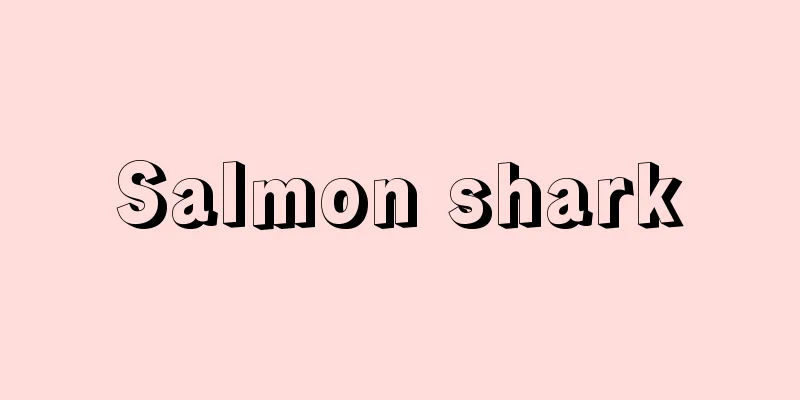Periodontal tissue

|
A general term for the tissues surrounding the teeth, consisting of the gingiva, periodontal ligament, cementum, and alveolar bone. The function of periodontal tissues is to hold the teeth in place in the jawbone, but the junction between the teeth and the surface epithelium, which exposes the hard tissue to the body's surface, is prone to being a weak point in terms of retention. For this reason, the gingiva (also known as gums) that contact the teeth in the oral cavity is always in a state of chronic inflammation, and the expansion of this leads to periodontal disease (pyorrhea). Each tissue will be discussed below. [Masaaki Murai] GumsThe gingiva is part of the oral mucosa and is attached to the alveolar bone and teeth, but is structured to adapt to physical and chemical stimuli during chewing. Depending on the location, the gingiva is divided into attached gingiva, marginal gingiva, and interdental gingiva. The attached gingiva is fixed to the underlying alveolar bone and is immobile. It is clearly distinguished from the alveolar mucosa (the mucosa that covers the alveolar cavity in the oral cavity), which is mobile along the mucogingival transition line (the boundary between the gingiva and the oral mucosa). To the naked eye, the gingiva appears pale pink and the mucosa appears red. The marginal gingiva is located in the groove between the gingiva and the teeth and is not attached to the teeth. The depth of the gingival sulcus is less than 2 millimeters when the gingiva is normal. The interdental gingiva is the gingiva of the interdental papilla (papilla is a breast-like structure) that fills the gap between the teeth. Gingivitis often begins in the interdental gingiva. The interdental gums fill the contact points between the adjacent teeth, so their external shape is saddle-shaped (called a col). As we age, the gums recede and spaces form between the teeth, so the interdental gums gradually take on a simple arch shape. Histologically, there is no clear boundary between the attached gingiva and the alveolar mucosa, but the epithelial processes become shorter as they move from the attached gingiva to the alveolar mucosa. In addition, the elastic fibers are relatively dense and thick in the alveolar mucosa, but they gradually decrease in thickness and quantity at the gingival-mucosa transition line, and are almost nonexistent in the attached gingiva. This is why the attached gingiva is immobile. Healthy attached gingiva has epithelial depressions called stipplings. When magnified, these have an appearance similar to the skin of a Natsumi mandarin orange, and are formed by collagen fiber bundles that penetrate into the connective tissue papilla. The degree of stippling and the condition of the connective tissue vary from person to person, but in general, collagen fiber bundles and stippling tend to decrease with age. Collagen fibers are arranged as fiber bundles from the cervical part of the cementum and the periosteal surface of the alveolar bone, and help to fix the teeth to the alveolar bone. The gingiva does not have a clearly distinguishable submucosa, but the submucosa of the alveolar mucosa is loose connective tissue that contains secretory glands and is rich in elastic fibers. The epithelium of the attached gingiva is mostly keratinized or nearly so, and is a stratified squamous epithelium that can withstand irritation, but the epithelium of the alveolar mucosa is not keratinized, and epithelial processes and papillae are scarce. The gingival sulcus is formed by the invagination of the gingival epithelium, but the epithelium of the gingival sulcus is not keratinized, and bacterial toxins can pass through the epithelium and penetrate into the adjacent connective tissue. However, exudate is secreted from the connective tissue into the gingival sulcus through the sulcular epithelium. The exudate contains various substances with bactericidal activity, and the amount of exudate increases with inflammation, and as the inflammation progresses, it becomes purulent, resulting in a condition known as pyorrhea. [Masaaki Murai] Periodontal ligamentThe periodontal ligament is a tough connective tissue that fixes the teeth to the alveolar bone, linking the cementum on the surface of the tooth root with the alveolar bone. The periodontal ligament is mainly composed of collagen fibers, one end of which is embedded in the cementum and the other in the alveolar bone, suspending the tooth in the alveolar socket and also functions to cushion the force applied to the tooth during chewing. The width of the periodontal ligament changes with age, as well as the amount of force applied to the teeth and the duration of this force. The periodontal ligament, which performs the occlusal function, is approximately 0.25 mm wide. External forces applied to the teeth, i.e. mechanical stimuli, are received by the nerve mechanisms of the periodontal ligament and affect chewing movements. [Masaaki Murai] CementitiousCementum is a calcified connective tissue that covers the surface of the tooth root, and its main function is to attach the fibers of the periodontal ligament to the root surface. The thickness of cementum in healthy teeth increases throughout life, but this increase is particularly noticeable at the root apex. As periodontal disease progresses, the alveolar bone is destroyed and the periodontal ligament is lost, the support of the tooth provided by the periodontal ligament between the cementum and alveolar bone is lost, and the cementum's original functions are also lost. When the gums and alveolar bone recede and the cementum is exposed in the mouth, the cementum becomes more susceptible to caries. [Masaaki Murai] Alveolar boneThe alveolar bone forms part of the upper or lower jaw and plays a role in supporting the teeth. The alveolar bone is divided into the alveolar bone proper and supporting bone. The alveolar bone proper is a thin layer that surrounds the tooth root and directly supports the teeth, while the supporting bone functions to support the alveolar bone proper. When periodontal disease occurs, the alveolar bone proper is gradually destroyed and absorbed from its crest, and as a result of this absorption, the teeth become loose and mobile. When teeth are extracted, the alveolar bone proper is completely absorbed, leaving only the supporting bone, and when dentures are worn, it bears the force of chewing via the mucous membrane. [Masaaki Murai] [References] | |©Shogakukan "> Periodontal tissue Source: Shogakukan Encyclopedia Nipponica About Encyclopedia Nipponica Information | Legend |
|
歯を取り巻いている組織の総称で、歯肉、歯根膜、セメント質、歯槽骨からなる。歯周組織の機能は、歯を顎骨(がくこつ)に保持することにあるが、硬組織を体表面に露出させている歯と体表面上皮との接合部が保持の面からみると弱点となりやすい。このため、歯と口腔(こうくう)内で接している歯肉(いわゆる歯ぐき)にはつねに慢性炎症がみられ、これの拡大したものが歯周病(歯槽膿漏(しそうのうろう))である。以下、それぞれの組織に触れる。 [村井正昭] 歯肉歯肉は口腔粘膜の一部であり、歯槽骨と歯に付着しているが、そしゃく中に物理的あるいは化学的な刺激を受けるため、それに適応する構造となっている。歯肉はその部位によって付着歯肉、辺縁歯肉、歯間歯肉に分けられる。付着歯肉は、その下にある歯槽骨に固定されているため不動性であり、歯肉粘膜移行線(歯肉と口腔粘膜との境)に沿って可動性となる歯槽粘膜(口腔内で歯槽を覆う粘膜)と、はっきり区別される。肉眼的には歯肉は淡桃色に、粘膜は赤く見える。辺縁歯肉は、歯肉と歯との間の溝の部分にあるもので、歯には付着していない。歯肉溝の深さは、歯肉が正常な場合は2ミリメートル以下である。歯間歯肉は、歯と歯の間を埋めている歯間乳頭の歯肉である(乳頭とは乳房状の構造物をいう)。歯肉炎は、この歯間歯肉から始まることが多い。歯間歯肉は隣接する歯の接触点下を満たすために、その外形は鞍(くら)状を呈する(これをコルとよんでいる)。年齢の増加とともに歯肉は退縮し、歯間には空隙(くうげき)が生じるため、歯間歯肉は、しだいに単純なアーチ形を示すようになる。 組織学的にみると、付着歯肉と歯槽粘膜との間にははっきりとした境界が存在するわけではないが、付着歯肉から歯槽粘膜に移行するにつれて上皮突起はだんだん短くなる。また、歯槽粘膜では弾性線維は比較的密で太いが、歯肉粘膜移行線で徐々に太さと量が減り、付着歯肉ではほとんど存在しなくなる。付着歯肉が不動性となるのはこのためである。健康な付着歯肉には、スティップリングstipplingとよばれる上皮のくぼみがある。これは拡大するとナツミカンの皮のような外観を呈するもので、結合組織乳頭に入り込んでいるコラーゲン線維束によって形成されている。スティップリングの程度や結合組織の状態には個人差があるが、一般に年齢が増加するにつれてコラーゲン線維束やスティップリングは減少していく傾向がある。コラーゲン線維はセメント質の歯頸(しけい)部と歯槽骨の骨膜面から線維束として配列しており、歯を歯槽骨に固定するのに役だっている。 歯肉にははっきり区別できる粘膜下組織はないが、歯槽粘膜の粘膜下組織は疎性結合組織で分泌腺(せん)を含み、弾性線維が多い。また、付着歯肉の上皮はほとんど角化しているか、これに近い状態の重層扁平(へんぺい)上皮で、刺激に耐えられる形となっているが、歯槽粘膜の上皮は角化しておらず、上皮突起や乳頭もあまりみられない。 歯肉溝は歯肉上皮の陥入によってつくられるが、歯肉溝の上皮は角化しておらず、細菌の毒素は上皮を通過して隣接する結合組織に浸透する。しかし、滲出(しんしゅつ)液は逆に歯肉溝上皮を通して結合組織から歯肉溝へと分泌されていく。滲出液は殺菌的な活性をもつさまざまな物質を含んでいるが、滲出量は炎症により増加し、炎症が進むにつれ膿(のう)性となり、いわゆる歯槽膿漏の状態となる。 [村井正昭] 歯根膜歯根膜は、歯を歯槽骨に固定する強靭(きょうじん)な結合組織であり、歯根表面のセメント質と歯槽骨との間を結んでいる。歯根膜は主としてコラーゲン線維からなり、線維の一方はセメント質に、他方は歯槽骨に埋入して、歯を歯槽窩(か)内につるす形となっており、そしゃく時に歯に加わる力を緩衝する機能も果たしている。歯根膜の幅は、年齢のほか、歯に加わる力の大小、およびその期間の長短によって変化する。咬合(こうごう)機能を営んでいる歯根膜は幅約0.25ミリメートルである。歯に加えられる外力、すなわち機械的刺激は、歯根膜の神経機構で受容され、そしゃく運動に影響を与える。 [村井正昭] セメント質セメント質は、歯根の表面を覆っている石灰化した結合組織で、そのおもな機能は歯根面に歯根膜の線維を付着させることにある。健康な歯のセメント質の厚さは一生を通じて増加するが、その増加は、とくに根尖(こんせん)において著明である。歯周病が進むと歯槽骨が破壊されて歯根膜もなくなり、セメント質―歯槽骨間の歯根膜による歯の支持が失われ、セメント質本来の機能も消失する。歯肉や歯槽骨が退縮し、セメント質が口腔内に露出すると、セメント質のう蝕(しょく)がおこりやすくなる。 [村井正昭] 歯槽骨歯槽骨は上顎あるいは下顎の一部を形成し、歯を支持する役割を果たす。歯槽骨は固有歯槽骨と支持骨に区別される。固有歯槽骨は、歯根を取り囲んで歯を直接支持している薄い層板であり、支持骨は固有歯槽骨を支持する働きをもつ。歯周病が生じると、固有歯槽骨はその骨頂部から徐々に破壊吸収が進み、吸収に伴って歯がぐらぐら動揺するようになる。歯が抜かれると固有歯槽骨は完全に吸収され、支持骨のみとなり、義歯装着時には粘膜を介してそしゃく力を負担することとなる。 [村井正昭] [参照項目] | |©Shogakukan"> 歯周組織 出典 小学館 日本大百科全書(ニッポニカ)日本大百科全書(ニッポニカ)について 情報 | 凡例 |
Recommend
Prohibition - ban
… In the process of the complete revision of the ...
Metayage (English spelling)
…In the 16th century, the urban bourgeoisie (town...
Negligent homicide or injury
The crime of causing the death or injury of anoth...
hot pursuit
…the right of a coastal state to pursue and seize...
Ennodius - Endius
…The last secular poet was probably Corippus in t...
Pliopithecinae
…Fossil apes are classified as part of the Pongid...
Pillbug (Pill Bug) - Pillbug (English spelling)
Also known as the pillbug (illustration). A small ...
Nanchong - Nanjing
A prefecture-level city in central-eastern Sichua...
Okamura Island
An island in the Geiyo Islands in northern Ehime ...
Wilson, RCO'N. (English spelling) WilsonRCON
…A cute-looking mascot of Cupid, the Roman god of...
Anarcho-Syndicalism - Anarcho-Syndicalism
A movement and ideological trend that emerged from...
Felony and misdemeanor - felony and misdemeanor
A classification of crimes according to their seve...
Cultura de vazante (English spelling)
…This type of agriculture is also called by diffe...
M2 - Emuni
…Currency means money in the narrow sense, but in...
Angina pain
…Of these, pain originating from the heart is dis...